Но иногда складывается такая ситуация, когда медицина просто бессильна. А еще бывают случаи, когда врачи вытаскивают человека буквально с того света.
И тяжелее всего, когда видишь страдания совсем крошечного человечка, который только появился на свет, но каждую минуту тоненькая нить, которая держит его здесь, готова порваться. Тогда вступают в дело врачи-реаниматологи. Много лет назад именно благодаря им мой ребенок смог родиться живым. Доктора, которая взяла в критический момент на себя ответственность за все действия, я помню и благодарю по сей день.
Проблема детской смертности регулярно обсуждается не только специалистами, но и в прессе. И конечно, каждая семья надеется, что не пополнит собой печальную статистику.
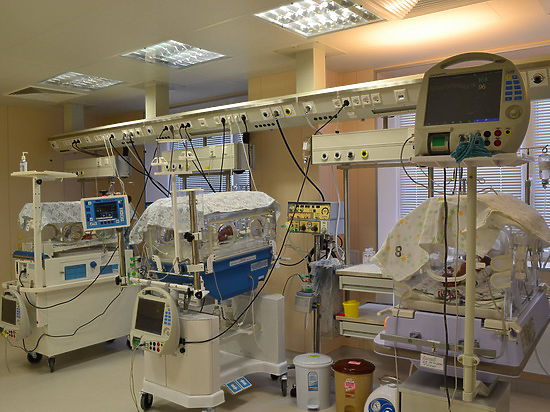
Недавно в Воронеже прошла конференция, посвященная 35-летию работы отделения реанимации областной детской больницы №1. Каждые пять лет доктора собираются и подводят итоги, анализируют, сколько малышей вылечили, с какими проблемами справились и над чем предстоит работать. Об этом мы побеседовали с Ириной Поповой, заведующей центром анестезиологии и реанимации больницы. Здесь лежат новорожденные и дети более старшего возраста — с сахарным диабетом, бронхиальной астмой, онкологические больные.
- В интенсивной терапии за три десятка лет произошли огромные изменения, - говорит Ирина Николаевна. - Если в первые годы существования отделения у нас лежали в основном дети с инфекционной патологией, то с конца 80-х начала 90-х все больше становилось новорожденных. За 35 лет через отделение прошло около 20 тысяч детей. Сейчас около 80 процентов находящихся у нас малышей – новорожденные, и 70 процентов из них – родившиеся намного раньше срока.
Поэтому основная проблема сейчас – выхаживание недоношенных деток с низкой массой тела. По ряду причин, естественно, не все малыши рождаются в специально приспособленном для реанимации недоношенных перинатальном центре. И тогда нужна экстренная помощь. В этом случае наши специалисты берут необходимые препараты и срочно выезжают туда, где требуется помощь.
- Часто в прессе наталкиваешься на публикации, где говорится о росте детской смертности в России. С чем это связано?
- С середины 80-х Россия перешла на использование принципа живорожденности, установленного Всемирной организацией здравоохранения. А с 2011 года стали по-другому регистрировать смертность и заболеваемость, что повлекло за собой рост показателя младенческой смертности. Теперь все дети, родившиеся с массой тела более 500 граммов, идут в статистику. Раньше таких детей включали в статистику, если они проживали неделю, если нет, то такой случай записывали как поздний выкидыш. Кстати, что касается конкретно Воронежской области, то у нас уровень невынашивания беременности держится приблизительно на одном показателе, хотя формально количество недоношенных малышей увеличилось именно из-за регистрации деток, которые родились с весом 500 граммов. Если такой ребенок имел множество проблем и прожил всего пять минут, то мы все равно обязаны зарегистрировать его как родившегося живым и он входит в статистику младенческой смертности. И получается, что детская смертность увеличилась, хотя на самом деле это не так. У нас не стали хуже лечить или выхаживать детей, просто изменился принцип статистического учета.
- Насколько успешно можно выходить недоношенного ребенка? Если брать мнение обывательское, основанное на вычитанных в интернете сведениях, то дети, скажем так, сильно недоношенные, останутся инвалидами на всю жизнь.
- Это не совсем так. Иначе этих деток не спасали бы во всем мире. Конечно, лучше получается выхаживать новорожденных с массой тела 700 граммов и более. Что касается малышей меньшего веса, то тут помимо физиологических проблем ребенка есть еще и более прозаические - проблема кадров. Для того чтобы выходить ребенка с экстремально низкой массой тела необходимо, чтобы нагрузка на медицинскую сестру была не более 1-2 больных, а у нас порой она обслуживает 4-5 детей. У нас, к сожалению, медсестер катастрофически не хватает. В плане выхаживания недоношенные детки очень трудоемкие и ресурсоемкие. А что касается возможных последствий для здоровья, то если ребенок появился на свет в перинатальном центре, где ему сразу окажут высокотехнологичную помощь, то шансы на выживание и дальнейшую нормальную жизнь очень велики.
В наше отделение часто поступают дети из районов области, поскольку там нет условий для оптимального выхаживания. И иногда очень высок риск неблагоприятного исхода, если такого малыша приходится везти за 200-300 километров. К сожалению, не всегда наша выездная бригада может сразу забрать ребенка. Иногда бывает так, что степень риска при перевозке крайне высока, и тогда доктор помогает стабилизировать больного и оставляет рекомендации по терапии до момента, когда появится возможность более безопасной транспортировки. Поэтому у нас детки лежат очень тяжелые.
- А почему так много недоношенных детей? Многие теперь уже бабушки говорят, что раньше такого не было, что сейчас хилое поколение рожающих матерей и так далее…
- Детская смертность тридцать лет назад была на уровне более 20 промилле, а у нас в области сейчас показатель этот 5,6 промилле. Тогда дети тоже умирали, просто об этом так активно не говорили в прессе, и никто ничего не знал. У нас сейчас резко снизилась младенческая смертность от инфекционных заболеваний. Я уже говорила, что в нашем отделении на заре его работы было много детей с энцефалитами, менингитами, ларинготрахеитами. Тогда не знали, как с этим справляться. Сейчас медицина шагнула вперед, поэтому и контингент больных поменялся. Да и недоношенные детки стали выживать лучше.
- Когда смотришь американские фильмы, то, судя по увиденному, там в порядке вещей посещение реанимации родственниками. Нам это кажется дикостью, хотя у вас, я знаю, реанимация не является закрытой зоной…
- Мы говорили об этом на конференции. Знаете, наверное, нужно, чтобы медицина изменялась в сторону ее гуманизации. Если раньше мы концентрировались в основном только на проблемах, лечили больного ребенка, то теперь мы понимаем, что нужно смотреть шире. Надо работать не только с больным ребенком, но и с его семьей. Мы же не знаем тонких взаимоотношений между матерью и ребенком, того, как ребенок отреагирует на отсутствие близких. Малышу нужна поддержка семьи. И если есть возможность, мы предоставляем отдельные палаты маме и малышу. Ведь детки здесь могут находиться месяцами. Представьте, каково это маленькому пациенту… Мы приветствуем, если мама новорожденного ребенка хочет кормить малыша своим молоком, в отделении созданы для этого условия.
- А как же возможность принести инфекцию?
- Для этого есть санитарный режим. Мы жестко подходим к его соблюдению. Все приходящие в отделение сдают экзамен на качество обработки рук. Исключений тут нет ни для главного врача больницы, ни для мамочки, которая пришла к ребенку. А разговоры о том, что сразу тут расцветет куча болезней… Это глупости, отделения реанимации должны быть открытыми. Мы не можем лишать ребенка мамы, у позитивно настроенных родителей и дети выздоравливают гораздо лучше. Единственный момент – в период эпидемий, конечно, доступ ограничивается. Сейчас у нас лежит девочка с тяжелым наследственным заболеванием. К ней приходит вся семья. И ребенку от этого легче.
- Часто врачей обвиняют в том, что они недостаточно компетентно оказывают первую помощь, не всегда точно и сразу ставят диагноз. И это порой может стоить пациенту жизнь, ведь врачи тоже имеют разный опыт работы и разные знания. Как быть с этим?
- Это действительно проблема. И об этом речь тоже шла на конференции. Сейчас мы говорим о необходимости стандартизации медицинской помощи, точнее о создании протоколов, чтобы не очень опытный врач в определенной ситуации действовал определенным образом. У неонатологов и акушеров-гинекологов такие протоколы уже действуют. Говоря простым языком, это подобие руководства к действию в экстренной ситуации: какой минимум обследований врач обязан назначить, чтобы установить диагноз, какой минимальный набор препаратов и действий надо иметь в виду.
- Раньше, я так понимаю, все было на усмотрение конкретного врача?
- Да, поэтому сейчас пытаются стандартизировать первую помощь. Протоколы составляют эксперты самого высокого уровня в нашей профессии. И в них учитывается весь врачебный опыт.
- Современные дети стали более больными?
- Не могу сказать, что это так. Просто многие болезни научились диагностировать раньше и быстрее. По сравнению с советскими временами у нас, например, стало гораздо меньше в отделении реанимации больных с бронхиальной астмой. Кстати, именно благодаря тому, что сейчас разработаны жесткие протоколы лечения этого заболевания. Стали выживать дети с онкогематологической патологией – в среднем около 80 процентов против тридцати в восьмидесятые годы. Другая сторона – стали чаще выживать тяжелые дети, у которых попутно затем проявляются и другие проблемы со здоровьем. Поэтому есть ощущение, что общая заболеваемость стала выше.